Inleiding
Allergische rinitis wordt beschouwd als een serieus gezondheidsprobleem dat gepaard gaat met veel morbiditeit. Door de vele beperkingen die het gevolg kunnen zijn van allergische rinitis heeft de aandoening een negatieve invloed op de kwaliteit van leven. Allergische rinitis blijft vaak ondergediagnosticeerd en onderbehandeld. Het heeft een grote invloed op het dagelijks leven, het slaap-waakritme, schoolprestaties en werkzaamheden. De aandoening leidt tot een significante belasting van de gezondheidszorg. Bovendien heeft het ook gevolgen voor de macro-economie door verminderde arbeidsproductiviteit en/of ziekteverzuim van het werk.
Allergische rinitis is een symptomatische aandoening van de neus. Het wordt gekenmerkt door intermitterende of persisterende klachten van een verstopte neus, heldere rhinorroe, niezen of jeuk in de neus. Dit ziektebeeld ontstaat na blootstelling aan een allergeen met als gevolg een IgE-gemedieerde ontsteking van het neusslijmvlies. In veel gevallen gaat de aandoening ook gepaard met een allergische conjunctivitis. De klachten houden meestal twee of meer dagen aan, waarbij de klachtenduur ten minste één uur is.
De afgelopen decennia hebben verschillende studies bijgedragen tot de onderbouwing van het reeds langer veronderstelde verband tussen de bovenste en de onderste luchtwegen.1 Er bestaat dus een relatie tussen allergische rinitis en astma; in epidemiologisch onderzoek is aangetoond dat astma en rinitis vaak bij dezelfde personen voorkomen. Beide ziektebeelden vormen een groot gezondheidsprobleem en kunnen deze gevolgen hebben:
-
Vermindering van kwaliteit van leven
-
Verminderde prestaties op school
-
Ziekteverzuim en verminderde prestaties op het werk kunnen negatieve economische gevolgen hebben
De Wereldgezondheidsraad heeft het rapport ARIA (Allergische Rhinitis en de Impact op Astma) uitgebracht.2 Hierin staat een actueel overzicht van de diagnostiek en therapie van rinitis en de invloed hiervan op astma, aan de hand van evidence-based criteria. Volgens het concept ‘one airway, one disease’ wordt allergische rinitis beschouwd als een risicofactor voor astma-exacerbaties en ‘late-onset-astma': astma waarbij de diagnose pas gesteld wordt op volwassen leeftijd.
Dit FTO-artikel gaat in op de epidemiologie, pathofysiologie en diagnostiek van allergische rinitis. Bovendien bespreekt de auteur de diverse medicamenteuze en niet-medicamenteuze behandelingen volgens het zogenaamde 'step-up, step-down algoritme’.
De bijgevoegde casuïstiek kunt u in uw FTO bespreken.
Epidemiologie
Wereldwijd lijden meer dan 400 miljoen mensen aan allergische rinitis. De Europese Academie voor Allergie en Klinische Immunologie (EAACI) voorspelt dat in minder dan 15 jaar meer dan de helft van de Europese bevolking zal lijden aan een soort van allergie, rekening houdend met de epidemiologische trends.3-4 De incidentie van allergische rinitis in de huisartspraktijk is de laatste 20 jaar verdubbeld. Intermitterende en persisterende rinitis komt bij 10 tot 30% van de algemene populatie voor, hiermee is het de vijfde meest voorkomende chronische ziekte.5
De prevalentie van allergische rinitis is mogelijk nog hoger, gelet op de variabele klachtenpresentatie en het soms aspecifieke beloop. Vooral bij milde klachten is de invloed op het dagelijks leven nog beperkt en wordt de aandoening niet in relatie gebracht met allergie. Bij de intermitterende vormen van allergische rinitis, die vaak een karakteristieke seizoensgebonden voorkeur hebben, zijn vaak de pollen van bomen, grassen, struiken en onkruiden betrokken. Bij de meer persisterende vormen van allergische rinitis is er veelal een sensibilisatie voor huisstofmijt (figuur 1), dierepitheel en/of schimmels.

Figuur 1 De huisstofmijt.
Hiermee is allergische rinitis de meest voorkomende vorm van aandoeningen die vallen onder de noemer van de niet-infectieuze rinitis. Net als bij de aspecifieke rinitis speelt ook bij de allergische rinitis een bepaalde mate van hyperreactiviteit een rol. Hierbij kunnen tal van niet-immunologische aspecifieke prikkels (stof, rook, prikkelende stoffen) een reactie van het neusslijmvlies bewerkstelligen. Inmiddels zijn diverse richtlijnen verschenen waarin de diagnostiek en behandeling van allergische rinitis aan bod komen; de meest recente hebben een evidence-based onderbouwing.6,7
Pathofysiologie
Zowel bij allergische rinitis als bij allergisch astma treedt na inhalatie van een relevant allergeen een acute reactie op, de ‘vroege-fase reactie’; deze wordt in ongeveer 50% van de gevallen gevolgd door een chronische reactie, de ‘late-fase reactie’. Deze gemeenschappelijke pathofysiologische kenmerken vinden hun oorsprong in hetzelfde ontstekingsproces, dat grotendeels wordt bepaald door T-helper-2-cellen, geactiveerde mestcellen, eosinofiele en basofiele granulocyten alsook hun mediatoren. De vroege-fase reactie wordt gekenmerkt door degranulatie van mestcellen die gesensibiliseerd zijn door IgE. Dit resulteert in de afgifte van pro-inflammatoire mediatoren, zoals histamine en leukotriënen. De symptomen bestaan voornamelijk uit nasale jeuk in combinatie met niezen, een loopneus bij allergische rinitis en een kortdurende luchtwegvernauwing in geval van astma. In beide gevallen beginnen deze symptomen direct na allergeenexpositie en ze duren meestal niet langer dan één uur.
De late-fase reactie wordt in beide luchtwegcompartimenten getypeerd door een chronische, vaak tot enkele weken durende ontsteking. Tijdens de late-fase reactie worden eosinofielen mogelijk door systemische interleukine-5-signalering naar de ontstoken weefsels getrokken. Ze veroorzaken daar een zwelling door afgifte van mediatoren (onder andere prostaglandinen en leukotriënen) en onderhouden tevens het ontstekingsproces. De klinische symptomen tijdens de late-fase reactie kenmerken zich bij zowel rinitis als astma voornamelijk door obstructie en hyperreactiviteit, dat wil zeggen: versterkte gevoeligheid voor (a)specifieke prikkels, zoals weersveranderingen, fysieke inspanning, luchtvervuiling, sigarettenrook, geurstoffen, virussen en allergenen.
Diagnostiek
De indeling van allergische rinitis is gebaseerd op de symptomen, de kwaliteit van leven, de duur en de ernst van de klachten. Dit is weergegeven in figuur 2. De ernst van de allergische rinitis varieert, afhankelijk van de invloed op de kwaliteit van leven, van mild tot matig naar ernstig. Een stapsgewijze aanpak van allergische rinitis wordt aanbevolen door ARIA.6,36

Figuur 2 Indeling van allergische rinitis.
Bron: Brozek, 20106
De diagnose van allergische rinitis wordt gesteld op basis van anamnese en resultaten van diagnostische testen. Indien een patiënt langdurig klachten heeft, oftewel meer dan vier weken minstens vier dagen in de week, is er sprake van persisterende allergische rinitis. Er kan ook sprake zijn van intermitterende neusklachten; minder dan vier weken aanhoudende klachten of minder dan vier dagen per week. In beide gevallen zijn de volgende aandachtspunten in de anamnese van belang:
-
Niezen
-
Loopneus
-
Jeuk in de neus en/of ogen
-
Verstopte neus: continu of intermitterend, eenzijdig of beiderzijds
-
Hoofdpijn of paranasale druksensaties
-
Post-nasale-dripsensaties (gevoel van slijmophoping of druppelen op de achterkant van de keel)
-
Jeuk of irritatie van het palatum molle (het achterste gedeelte van het gehemelte)
-
Verminderde of afwezige reuk
Ook kunnen aspecifieke klachten ten grondslag liggen aan een dergelijk atopisch ziektebeeld. Klachten kunnen zijn:
Tevens is het van belang te weten of de klachten intermitterend dan wel voortdurend aanwezig zijn. Hierbij kan soms al anamnestisch een onderscheid worden gemaakt tussen de ‘runners’ en de ‘blockers’ bij respectievelijk intermitterende en persisterende allergische rinitis. Bij de runners treden symptomen als rhinorroe, jeuk en niezen op de voorgrond; bij de blockers is voornamelijk sprake van neusobstructie. Voor een gerichte anamnese met het oog op de mogelijk betrokken allergenen wordt gevraagd naar het optreden of verergeren van de klachten bij:
Verder zal men gericht moeten vragen naar:
KNO-onderzoek
Bij intermitterende en persisterende rinitis is het lichamelijk onderzoek en het KNO-onderzoek vooral gericht op het uitsluiten van andere oorzaken dan een allergische rinitis, dan wel veelvuldig geassocieerde aandoeningen.
Bij het lichamelijk onderzoek wordt gekeken naar uiterlijke kenmerken van atopie, zoals een droge huid, een rand over de neusrug ('dorsal crease' als teken van de ‘allergische saluut’) en plooien onder de ogen, de zogenaamde 'Dennie-Morgan-plooi'. De uiterlijke kenmerken zijn weergegeven in figuur 3.
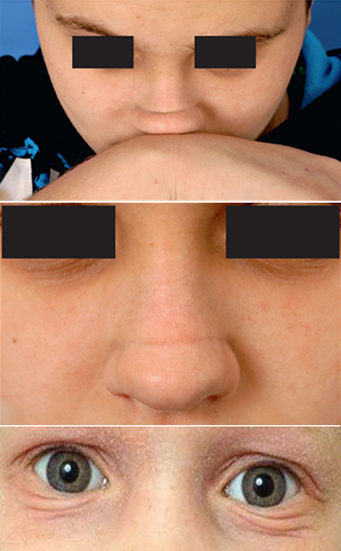
Figuur 3 Lichamelijk onderzoek.
Van boven naar beneden: allergische saluut, dorsal crease, Dennie-Morgan-plooi.
Bronnen: Stoevesandt, 20139; Piliang, 200910
Bij het KNO-onderzoek wordt geadviseerd om het neusslijmvlies te beoordelen middels rhinoscopia anterior, zie figuur 4.
Inspectie van de neus (met een neusspeculum) vindt plaats met en zonder ontzwelling van de slijmvliezen. Ontzwelling gebeurt met xylometazoline 0,1%. Zo kan men zowel het neusslijmvlies (kleur, omvang), secreet (kleur) als structurele afwijkingen van het septum of conchae beter beoordelen. Hierbij kunnen ook poliepen, afwijkingen van het septum of conchahypertrofie beter worden beoordeeld. Verwijzing naar een KNO-arts dient overwogen te worden bij:
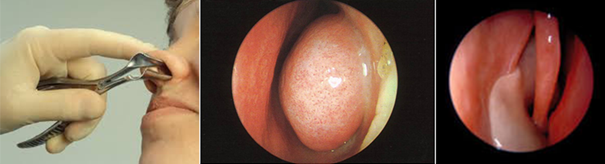
Figuur 4 KNO-onderzoek.
Van links naar rechts: rhinoscopia anterior, nasendoscopie: hypertrofie concha inferior, nasendoscopie: polyposis nasi.
Bron: Hawke Library11
Aanvullend onderzoek
Afhankelijk van de anamnese kan het aanvullend onderzoek worden bepaald. Vooral bij persisterende vormen van allergische rinitis is een relatie met een allergeenbron onduidelijk. Daarom dient gericht onderzoek plaats te vinden. In eerste instantie kan screening op allergie goed plaatsvinden met behulp van een gemengde screeningstest (bijvoorbeeld Phadiatop of Alatop). Bij een positieve screeningstest volgt voor nadere specificatie een RAST-test op basis van de anamnese. Uiteraard zijn huidpriktesten een goed alternatief. Bij de uitslag van een allergietest zal altijd ook de klinische relevantie moeten worden beoordeeld voor het te volgen beleid.
In de NHG-Standaard Allergische en niet-allergische rinitis wordt geadviseerd een screeningstest op inhalatieallergenen uit te voeren bij alle patiënten met rinitis zonder duidelijke oorzaak.7 Een inhalatieallergeenscreeningstest is dus niet noodzakelijk indien de anamnese wijst op een geïsoleerde graspollen- of boompollenallergie. Bij een positieve test worden allergeenspecifieke IgE-bepalingen geadviseerd op huisstofmijt en op katten/honden, indien deze in huis of in de omgeving aanwezig zijn.
De sensibilisatie voor specifieke inhalatieallergenen kan met behulp van gerichte bloed- en/of huidtesten worden onderzocht.12 De bepaling van totaal-IgE draagt niets bij en is hooguit indicatief bij een vals-positieve RAST.
De diverse testen worden hier nader toegelicht.
Inhalatieallergeenscreeningstest
Met de niet-specifieke inhalatieallergeenscreeningstest (zoals Phadiatop of Alatop) wordt de aanwezigheid van antistoffen tegen een mengsel van boom-, gras-, kruidpollen, schimmels, huisstofmijt en epidermale producten van kat, hond en paard bepaald met dezelfde techniek als bij de RAST-test. De uitslag is positief of negatief zonder nadere specificatie.
RAST-test (radioallergosorbent-test)
Via het bloedonderzoek (RAST) kan het allergeenspecifiek IgE in het serum worden bepaald. Het voordeel van de RAST-test is dat het weinig belastend is voor de patiënt. Er is slechts een beperkte hoeveelheid serum nodig en de testuitslag wordt niet beïnvloed door eventueel gebruik van antihistaminica. De RAST-test is relatief kostbaar en mogelijk minder sensitief dan vergelijkbare huidtesten.12
Huidpriktest
De huidpriktest (Skin Prick Test, SPT) is goed te vergelijken met de RAST-test wat betreft testeigenschappen. Behoudens de uitvoering en interpretatie van de SPT is dit een voordelig en vergelijkbaar alternatief. De huidpriktest, waarbij gebruik wordt gemaakt van gestandaardiseerde allergeenextracten, is een relatief veilig diagnostisch middel. De sensitiviteit en specificiteit van de huidpriktest voor inhalatieallergenen zijn echter vergelijkbaar met de specifieke IgE-bepaling. De test is echter moeilijk uitvoerbaar in de huisartsenpraktijk, onder andere vanwege beperkte houdbaarheid van de testvloeistof en Europese regelgeving. De aanbeveling in de NHG-Standaard is dan ook de SPT alleen uit te voeren bij voldoende ervaring, voldoende aanbod en als er aan alle randvoorwaarden voldaan kan worden.7
Beeldvorming
Radiologisch onderzoek in de vorm van een röntgenfoto van de sinus is tegenwoordig voor de reguliere diagnostiek obsoleet. Als gouden standaard voor radiologisch onderzoek geldt in principe de CT-scan voor het screenen op sinuspathologie. Hierbij dient men zich te realiseren dat het een momentopname blijft van de functionele status van het slijmvlies, terwijl de structurele details een beeld kunnen vormen van de potentiële problemen in de drainage en ventilatie van de sinus.
Bij beroepsallergie is in de eerste lijn op dit moment geen plaats voor specifiek onderzoek van het neusslijmvlies (cytologie) of neusprovocatietesten. Patiënten dienen te worden doorverwezen naar de tweede lijn.
Differentiaaldiagnose
De diagnose allergische rinitis wordt gesteld bij een specifieke anamnese van persisterende of intermitterende rinitis in combinatie met:
Bij deze combinatie van klachten is er voldoende zekerheid over de diagnose gras- of boompollenallergie om met een symptomatische behandeling te beginnen.
Bij klachten, die passen bij persisterende en intermitterende rinitis kan een uitgebreide differentiaaldiagnose worden opgesteld. Hierbij is een onderscheid met meer acute en chronische beelden anamnestisch evident, zie figuur 5. Een onderverdeling in allergische/immunologische en niet-allergische klachten levert vooral voor de laatste categorie een uitgebreide groep op van aandoeningen van de bovenste luchtwegen en gerelateerde systeemaandoeningen.
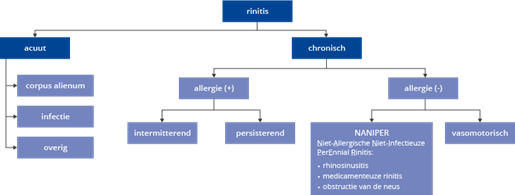
Figuur 5 Differentiaaldiagnose rinitis.
Bron: Van den Borne, 20098
Niet-allergische niet-infectieuze perennial rinitis (NANIPER)
Dit omvat een groep ziektebeelden die klinisch sterk overeen kunnen komen met een allergische rinitis, maar er is geen sensibilisatie voor inhalatieallergenen aantoonbaar. Er is sprake van een aspecifieke hyperreactiviteit van het neusslijmvlies. Het klinische beeld wordt bepaald door congestie van het slijmvlies, dat aanleiding geeft tot klachten van neusobstructie en rhinorroe. Diverse aspecifieke prikkels kunnen de klachten initiëren of verergeren:
-
Temperatuurswisselingen
-
Stof
-
Sigarettenrook
-
Parfum
De idiopathische vormen kunnen worden geassocieerd met:
-
Een ontstekingsreactie van het neusslijmvlies
-
Hyperreactiviteit van de parasympatische innervatie
-
Sympathische hypoactiviteit of
-
Hyperreactiviteit van de slijmklieren
Rhinosinusitis
Er is sprake van rhinosinusitis bij de volgende klachten of symptomen van de neus:
-
Rhinorroe
-
Neusverstopping
-
Hoesten of niezen
in combinatie met klachten of symptomen van de neusbijholten, zoals:
Medicamenteuze rinitis
Dit ziektebeeld wordt gezien:
Obstructie van de neus
Er kunnen diverse oorzaken zijn voor een obstructie van de neus:
-
Een corpus alienum
-
Neuspoliepen (grijsbleke, gladde, en vrijwel gevoelloze gesteelde tumoren, die zichtbaar zijn bij rhinoscopia anterior)
-
Een neusseptumafwijking
-
Hypertrofie van de concha inferior
Behandeling
In de meeste gevallen worden allergieën momenteel behandeld met korte-termijn verlichtende, of lange-termijn anti-inflammatoire medicatie. Deze medicatie heeft een aantal van de ernstige gevolgen van de ziekte kunnen reduceren. Toch zijn een aantal belangrijke minpunten van farmacologische therapie duidelijk geworden:
-
Het belangrijkste minpunt is het feit dat na jaren van aanhoudende effectieve behandeling de symptomen terugkeren, zodra het dagelijkse medicatiegebruik wordt stopgezet.
-
Bovendien is de effectiviteit van de huidige medicatie in allergische symptoomcontrole suboptimaal. Zelfs in de goed gecontroleerde setting van een klinische studie en na optimalisatie van de behandeling, blijft een aanzienlijk deel van de patiënten (soms meer dan 50%) hinderlijke klachten vertonen.13
-
Tenslotte verhoogt langdurig medicatiegebruik de angst op het optreden van bijwerkingen. Dit is vaak onaanvaardbaar voor patiënten, die hierop kenmerkend reageren met compliantieverlies voor medisch advies. Ze zoeken hun heil bij onbewezen en vaak dure methodes met slechte resultaten.
-
Zowel patiënten als artsen hebben behoefte aan meer effectieve symptoomcontrole, maar ook aan behandelingen met effect op de langere termijn. Gedurende de komende jaren is genezing van de ziekte de na te streven doelstelling voor onderzoekers en maatschappelijke gezondheidszorg.
Bij de behandeling van allergische rinitis staat tegenwoordig steeds minder de ernst van de aandoening centraal, maar steeds meer de mate waarin de klachten onder controle zijn. Hoe beter de controle over de klachten, des te beter de kwaliteit van leven van de patiënt.
Hoewel bij de behandeling van allergische rinitis de ARIA-classificatie (figuur 6) nog steeds heel bruikbaar is en ook wordt gepropageerd in de NHG-Standaard Allergische en niet-allergische rinitis, laat het beperkingen zien bij patiënten die al onder behandeling zijn.7
De meest optimale behandeling bij adolescenten en volwassenen betreft een geïndividualiseerde aanpak voor maximale controle van allergische rinitis en minimalisering van bijwerkingen en prijs van geneesmiddelen.13,14 De verwachting is dat zowel KNO-artsen als huisartsen deze nieuwe aanpak binnen enkele jaren zullen implementeren in hun behandelstrategie. Deze behandeling kan plaatsvinden volgens een 'step-up, step-down benadering' die hieronder verder zal worden toegelicht. Een goed instrument voor het snel en gemakkelijk in kaart brengen van de kwaliteit van leven is de visueel analoge schaal, de VAS-score-liniaal voor allergische rinitis. Deze is weergegeven in figuur 7. Bij een VAS-score < 2/10 spreken we van een gecontroleerde allergische rinitis; bij een VAS-score ≥ 5/10 spreken we van een ongecontroleerde allergische rinitis.

Figuur 6 ARIA-richtlijn: behandeling allergische rinitis.
Bron: Bousquet, 200215

Figuur 7 VAS-score-liniaal allergische rinitis.
Niet-medicamenteuze behandeling
Niet-farmacologische interventies betreffen voorlichting over de achtergronden van allergie en sanering: het nemen van maatregelen die blootstelling aan de desbetreffende allergenen zo veel mogelijk moeten beperken. Denk hierbij aan het reduceren van de allergeenbelasting en het enigszins vermijden van contact met andere prikkels, zoals (tabaks)rook, temperatuurverandering of alcohol.
De eerste stap in de behandeling is dan ook het vermijden van allergenen en andere prikkels die klachten veroorzaken door hun interactie met het neusslijmvlies. De ernst van de aandoening en het natuurlijk beloop zijn onder meer afhankelijk van de totale allergeenbelasting. Alhoewel het effect van sanerende maatregelen moeilijk is te evalueren, lijkt controle van de omgevingsfactoren belangrijk.
Bij een huisstofmijtallergie kan de hoeveelheid huisstofmijt worden gereduceerd door het nemen van de volgende maatregelen:
-
Goede vochtbestrijding in huis
-
Regelmatig wassen van beddengoed, inclusief kussen en dekbed
-
Toepassen van gladde vloerbedekking
-
Vochtig schoonmaken in plaats van stofzuigen
-
Gebruik van allergeenwerende matrashoezen
Het nut van preventieve sanering wordt overigens onvoldoende door wetenschappelijk onderzoek ondersteund. Het gebruik van allergeendichte hoezen blijkt in een verschenen meta-analyse niet significant bijdragend te zijn.16 Allergeendichte hoezen zijn weliswaar in staat om huisstofmijtexpositie te verminderen, maar dit gaat niet gepaard met merkbare klinische verbeteringen bij patiënten met astma en/of rinitis. Het gaat dan om ernstige klachten van allergische rinitis ondanks huisstofmijtwerende maatregelen en gebruik van medicatie.
In het geval van een pollenallergie zijn er slechts beperkte mogelijkheden om de blootstelling te reduceren. Daarnaast dienen aspecifieke en niet op allergie gebaseerde prikkels, zoals sigarettenrook en parfum, zo veel mogelijk te worden vermeden in de woonomgeving. Voor deze laatste punten is het van belang dat de patiënt deze aspecifieke klachten niet ten onrechte aan de allergie toeschrijft.
Wanneer er sprake is van een huisdierallergie is het wegdoen van het huisdier geen gemakkelijke opgave: men is aan het huisdier gehecht. Bovendien is het wegdoen van het huisdier meestal geen voldoende effectieve oplossing. Allergenen van kat en hond bevinden zich immers overal, niet alleen in woningen waarin deze huisdieren leven. Ook in openbare ruimten als scholen, openbaar vervoer en bioscopen worden deze allergenen aangetroffen. In ons land zijn vier miljoen huishoudens met huisdieren, in 50% van de huizen zijn huisdieren aanwezig. De haren van deze huisdieren worden op al deze plekken gebracht via de kleren van de huisdiereigenaren. Het is dus haast onmogelijk om contact met katten en honden te vermijden.
Het zou theoretisch zo kunnen zijn dat katten en honden die minder verharen ook minder allergische klachten veroorzaken. Een voorbeeld van een dergelijke ‘hypoallergene’ hond is de Labradoodle, zie figuur 8. Enkele grote studies laten echter geen verschil zien in concentraties hondenallergeen, gemeten in huisstof tussen woningen van hypoallergene honden en woningen met ‘normale’ honden.17-19
Er kan geconcludeerd worden dat hypoallergene honden zeker niet minder allergeen bij zich dragen en ook niet minder allergeen verspreiden in de woonomgeving, ondanks dat ze misschien minder verharen.

Figuur 8 Labradoodle, hypoallergene hond.
Medicamenteuze behandeling
Symptomatische behandeling volgens stappenplan
Voor een optimale behandeling bij adolescenten en volwassenen is een geïndividualiseerde aanpak nodig volgens een vast stappenplan, het 'step-up, step-down algoritme'.13 Zie hiervoor figuur 9 en 10. Hierbij is het belangrijk om in therapie een onderscheid te maken tussen patiënten die nog niet behandeld zijn en patiënten die al onder behandeling zijn. Binnen dit 'step-up, step-down algoritme' kan men gebruik maken van het stappenplan zoals in tabel 1 staat beschreven.
Het stappenplan dient uiteraard met de patiënt te worden besproken. Hierin dient te worden meegenomen:
De patiënt krijgt schriftelijk informatiemateriaal mee en een VAS-score-liniaal met betrekking tot allergische rinitis. De patiënt wordt geadviseerd om dagelijks de VAS-score te meten en te noteren in een dagboek. Voor de evaluatie wordt binnen 1 à 2 weken een poliklinische controle-afspraak gemaakt. Aan de hand van de VAS-scores volgt een 'step-up' of 'step-down' behandeling.
Tabel 1 Stappenplan voor de behandeling van allergische rinitis.

Aangepast naar Bousquet, 201613
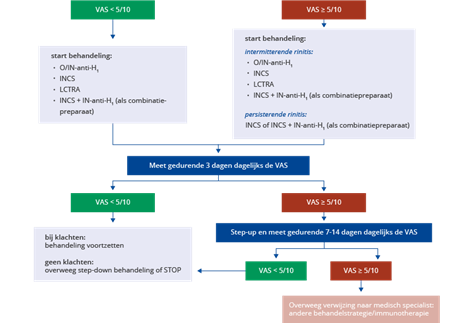
Figuur 9 'Step-up, step-down algoritme’ bij de behandeling van allergische rinitis met behulp van VAS-scores (volwassen patiënten die nog geen behandeling hebben ondergaan).
O/IN anti-H1: oraal of intranasaal niet-sederend H1-antihistaminicum, INCS: intranasaal corticosteroïd, LCTRA: leukotrieenreceptorantagonist, INCS + IN anti-H1:(combinatiepreparaat intranasaal corticosteroid + intranasaal H1-antihistaminicum.
Aangepast naar: Bousquet, 201613
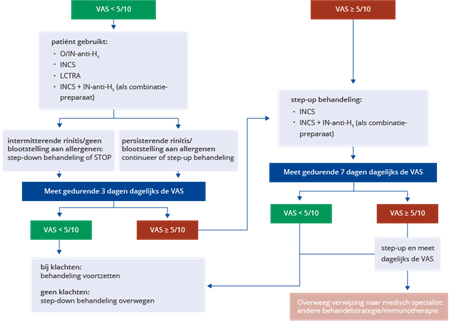
Figuur 10 'Step-up, step-down algoritme’ bij de behandeling van allergische rinitis met behulp van VAS-scores (volwassen patiënten die onder behandeling zijn)
O/IN anti-H1: oraal of intranasaal niet-sederend H1-antihistaminicum, INCS: intranasaal corticosteroïd, LCTRA: leukotrieenreceptorantagonist, INCS + IN anti-H1: combinatiepreparaat intranasaal corticosteroid + intranasaal H1-antihistaminicum.
Aangepast naar Bousquet, 201613
Orale of lokale H1-antihistaminica
Orale of lokale H1-antihistaminica zijn meestal snel werkzaam bij allergische rinitis waarbij de klachten voornamelijk bestaan uit rhinorroe, jeuk en niezen. Deze middelen zijn vaak minder effectief bij neusobstructieklachten. De werking treedt snel in, binnen enkele uren, en houdt ongeveer 12 tot 24 uur aan. Met een oraal antihistaminicum kunnen ook eventuele andere allergische klachten aan bijvoorbeeld oog en huid worden behandeld. Op grond van aard en ernst van de klachten, werkzaamheid en gebruikersgemak kan een keus worden gemaakt tussen intranasale of orale toediening van niet-sederende antihistaminica.
De eerstegeneratie antihistaminica, zoals clemastine, kunnen sedatie en anticholinerge effecten geven en worden tegenwoordig nauwelijks meer gebruikt. De tweede- en thans derdegeneratie orale antihistaminica (onder andere levocetirizine en desloratadine) hebben tegenwoordig de voorkeur bij de behandeling van zowel volwassenen als kinderen, vanwege hun effectiviteit en geringe bijwerkingen.7
De lokale antihistaminica zijn aangewezen bij de behandeling van allergische rinitis en conjunctivitis. Voorbeelden hiervan zijn levocabastine of azelastine neusspray en olapatadine oogdruppels.
Lokale corticosteroïden
Het effect van lokale corticosteroïden wordt bereikt door het onderdrukken van de oedeemvorming, remming van de cytokineproductie en beperking van de influx en activatie van ontstekingscellen. De NHG raadt de volgende lokale corticosteroïden aan:7
-
beclometason
-
budesonide
-
fluticasonpropionaat
-
mometason
In tabel 2 vindt u een overzicht met de doseringen van de neussprays.
Tabel 2 Corticosteroïdneussprays.
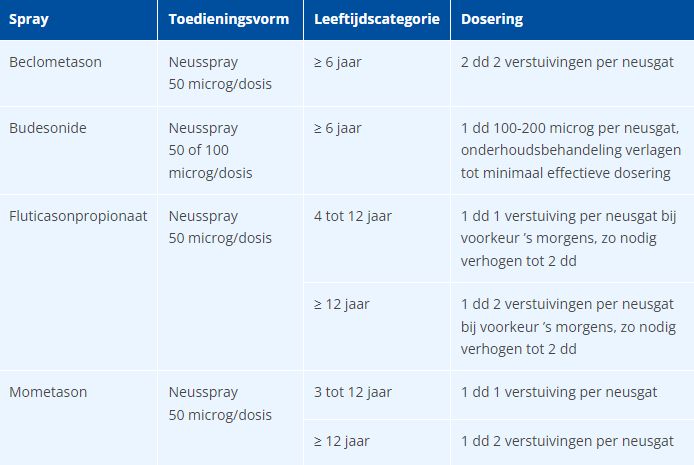
Bron: NHG, 20187
De werking is dus gericht op behandeling van rhinorroe, niezen, jeuk en neusobstructieklachten. De bijwerkingen zijn meestal beperkt tot lokale irritatie (korstvorming, neusbloedingen) en droge slijmvliezen. Neusbloedingen kunnen worden voorkomen door goede voorlichting te geven over het gebruik en de juiste toediening van de neusspray. Adviseer vóór gebruik de neus te snuiten en van het neustussenschot weg te sprayen om bloederige wondjes die kunnen leiden tot een neusseptumperforatie te voorkomen. Dit kan door met de rechterhand in het linkerneusgat te sprayen en vice versa.7
De kans dat lokale corticosteroïden systemische bijwerkingen tot gevolg hebben is weliswaar gering, maar niet volledig uit te sluiten. Indien meerdere lokale corticosteroïden naast elkaar worden toegepast (voor bijvoorbeeld astma en allergische rinitis), moet – zeker bij kinderen – de totale corticosteroïdbelasting in de gaten worden gehouden.
Werkzaamheid en gebruiksgemak (een zo laag mogelijke toedieningsfrequentie) spelen bij de therapiekeuze een belangrijke rol bij de behandeling van kinderen en volwassenen. De voorkeur van de patiënt kan de uiteindelijke keuze mede bepalen.
Combinatietherapie intranasaal corticosteroïd/antihistaminicum
Een combinatiepreparaat van een nasaal corticosteroïd en een nasaal antihistaminicum (azelastine/fluticasonpropionaat neusspray) is werkzaam bij klachten van neusobstructie, rhinorroe, jeuk, niezen en oogklachten.
De combinatie van stoffen heeft verschillende werkingsmechanismen en vertoont synergetische effecten wat betreft de verbetering van symptomen van allergische rinitis.20
Azelastine is een krachtig, snel en langwerkend antihistaminicum dat de allergische reactie onderdrukt, de vroege-fase reactie. Fluticasonpropionaat remt de ontsteking van het neusslijmvlies, de late-fase reactie. Als monotherapie met intranasale antihistaminica of intranasale corticosteroïden niet voldoende wordt geacht, kan men dit combinatiepreparaat inzetten als symptomatische behandeling van matig-ernstige intermitterende en persisterende klachten van allergische rinitis bij volwassenen en kinderen ouder dan 12 jaar.
Leukotrieenreceptorantagonist
Leukotrieenreceptorantagonisten (montelukast) kunnen in de tweede lijn worden gebruikt bij volwassenen met allergische rinitis en bij kinderen vanaf de leeftijd van zes jaar. Naast antihistaminica en corticosteroïden is ook montelukast geregistreerd voor de symptomatische behandeling van seizoensgebonden allergische rinitis bij patiënten met astma en allergische rinitis, die onvoldoende onder controle staan met inhalatiecorticosteroïden en kortwerkende β-agonisten.21 Het effect is vergelijkbaar met dat van antihistaminica. Bij de symptomatische behandeling dient rekening te worden gehouden met de ernst en de duur van de klachten, de voorkeuren van de individuele patiënt, de effectiviteit en de kosten van de behandeling. Hierbij wordt ook de therapietrouw van de patiënt in ogenschouw genomen.
Behandeling bij zwangerschap of lactatie
Bij zwangerschap en lactatie kan – naast preventieve maatregelen – een neusspray met beclometason, budesonide of cromoglicinezuur worden voorgeschreven. Cromoglicinezuur is minder werkzaam. Een oraal antihistaminicum kan overwogen worden als lokale behandeling onvoldoende effect heeft. Zowel tijdens de zwangerschap als bij het geven van borstvoeding zijn cetirizine en loratadine veilige opties. Fluticason is echter eerste keus.7
Allergie-immunotherapie
De hedendaagse Europese levensstijl bevat diverse belangrijke prikkels die kunnen leiden tot symptomen bij allergische patiënten:
Waarschijnlijk komt hier de komende jaren geen significante verbetering in.
Immunotherapie met behulp van allergenen is effectief in het verlichten van allergische symptomen voor zowel astma als allergische rinitis. Het doel van de behandeling is de patiënt minder gevoelig te maken voor het desbetreffende allergeen, door het immuunsysteem aan te passen en zo te zorgen voor een blijvend effect, ook na afloop van de behandeling. Dit wordt ook wel ziektemodificatie genoemd. Immunotherapie met behulp van allergenen wordt ook wel hyposensibilisatie of allergievaccinatie genoemd. Anders dan bij symptomatische medicatie blijven de voordelen van allergie-immunotherapie aanwezig in de jaren na het staken van de behandeling. Bovendien is aangetoond dat immunotherapie de progressie van allergische aandoeningen mogelijk kan voorkomen.22-23 Dit is bijvoorbeeld het geval bij hooikoorts, dat regelmatig tot astma leidt. Daarom is immunotherapie momenteel de enige medische interventie die potentieel de globale toename van allergische aandoeningen kan veranderen.22-26
In Nederland zijn er op dit moment twee vormen van allergie-immunotherapie in gebruik: subcutane immunotherapie (SCIT) en sublinguale immunotherapie (SLIT). Bij SCIT krijgt de patiënt na de instelfase met intervallen van 2 tot 6 weken (merkafhankelijk) een injectie. Bij SLIT moet de patiënt zelf elke dag een tablet slikken.
In het verleden werd allergie-immunotherapie vaak toegepast als ‘laatste redmiddel’ bij patiënten met ernstige allergische klachten, die onvoldoende reageerden op de conventionele farmacotherapeutische middelen. Tegenwoordig kan de gestandaardiseerde immunotherapie reeds worden overwogen bij kinderen vanaf 5 jaar, bij wie al sprake is van een mono-allergie met matige tot ernstige klachten.2 Bij immunotherapie voor inhalatieallergie wordt het allergeenextract herhaaldelijk toegediend waardoor een klinische en immunologische tolerantie wordt verkregen bij hernieuwde blootstelling aan de relevante allergenen. De afgelopen jaren hebben diverse onderzoeksresultaten ertoe geleid dat de internationale richtlijnen over de plaats van immunotherapie binnen het behandelingstraject van allergische rinitis, zijn aangepast.22-29
De effectiviteit en veiligheid van subcutane immunotherapie (SCIT) en sublinguale immunotherapie (SLIT) lijken op basis van dubbelblind placebogecontroleerde onderzoeken evident.23,24,26,30
Het betreft hier zowel gevallen van intermitterende matig tot ernstige allergische rinitis als persisterende allergische rinitis. Hierbij kan farmacotherapie voor symptoombestrijding gelijktijdig met immunotherapie worden toegepast. Zeker in de beginperiode, na het starten van de immunotherapie, is het gebruik van symptoomverminderende medicatie nodig.
Op dit moment is de plaats van immunotherapie in de eerste lijn echter nog beperkt.7 In de NHG-Standaard wordt behandeling door de huisarts met sublinguale immunotherapie met tabletten (SLIT) niet aanbevolen, en wordt beschreven dat de onderhoudsbehandeling voor subcutane immunotherapie (SCIT) wel door de huisarts kan worden uitgevoerd. Dit advies is gebaseerd op een systematisch literatuuronderzoek uit 2015 naar de effecten van SLIT bij allergische rinitis, waarin geen klinisch relevant effect voor SLIT werd aangetoond.27 De Europese richtlijn van de European Academy of Allergy and Clinical Immunology (EAACI) is gebaseerd op een systematisch literatuuronderzoek uit 2017.28 In de EAACI-richtlijn is opgenomen dat zowel SLIT als SCIT effectief zijn tegen allergische rinitis.29
De werkzaamheid van allergie-immunotherapie uit zich onder meer door langdurige vermindering van allergische symptomen, vermindering van het gebruik van symptomatische medicatie en een verbeterde levenskwaliteit. Daarnaast kan het mogelijk de kans op het ontwikkelen van astma bij kinderen verkleinen. De kans op nieuwe sensibilisaties voor allergenen zou ook door immunotherapie kunnen afnemen. 23,24,26,30
Voor het meest optimale resultaat van immunotherapie zijn verschillende factoren van belang, onder meer de keuze van het allergeenpreparaat. De voorkeur gaat hierbij uit naar gestandaardiseerde preparaten, doseringen en toedieningsschema’s. Tevens is het gewenst dat de patiënt voldoende therapietrouw is, omdat het over het algemeen om een meerjarige behandeling gaat. Om een langetermijneffect te bereiken, is een continue behandeling noodzakelijk.29 Voor SLIT betekent dit dat de patiënt therapietrouw genoeg moet zijn om dagelijks een tablet in te nemen.
Indicaties en contra-indicaties
Patiënten komen in aanmerking voor immunotherapie voor inhalatieallergenen als ze symptomen hebben van allergische rinitis of astma en als specifieke IgE-antilichamen tegen een beperkt aantal relevante allergenen aantoonbaar zijn. Ook hebben deze patiënten onvoldoende baat bij symptomatische medicatie of is het bij deze patiënten belangrijk om progressie van de allergische aandoening te remmen. De patiënt dient goed te worden geïnformeerd over de doelstelling en de potentiele risico’s van immunotherapie. Bovendien moeten patiënten gemotiveerd zijn voor de behandeling.
Contra-indicaties voor de toepassing van allergie-immunotherapie in de eerste lijn zijn:
-
Gebruik van β-blokkers
-
Auto-immuunziekte of immuundeficiëntie
-
Slechte therapietrouw
-
Instabiel astma
-
Leeftijd jonger dan vijf jaar
-
Zwangerschap bij initiatie van de immunotherapie
-
Eerder opgetreden systemische of anafylactische reacties tijdens immunotherapie28
Ook bij multipele sensibilisaties is immunotherapie geen primaire optie, maar alleen als eerdere stappen niet werken. In het kader van immunotherapie dient altijd te worden gestreefd naar optimalisatie van het behandelresultaat, eventueel ondersteund door immuunmodulerende geneesmiddelen. Bepaalde antihistaminica en anti-IgE-middelen kunnen namelijk de bijwerkingen van SCIT beïnvloeden.
Subcutane immunotherapie (SCIT)
SCIT kan worden toegepast bij allergie voor boompollen (els, hazelaar, berk), graspollen, huisstofmijt, katten en giffen zoals bijen- en wespengif. Meta-analyses van SCIT bij zowel astma als rinitis hebben duidelijk de klinische werkzaamheid aangetoond.23,25,28 Voor een langdurige werkzaamheid na beëindiging van de therapie dient SCIT meestal ten minste drie jaar achtereen te worden gegeven. Zowel de werkzaamheid als het risico op (ernstige) bijwerkingen is afhankelijk van het allergeenpreparaat en de mate van gevoeligheid van de patiënt. In vergelijking met astmapatiënten lopen rinitispatiënten een beperkt risico op ernstige anafylactische reacties.25 Een noodset met epinefrine, prednisolon en clemastine dient altijd beschikbaar te zijn en de patiënt moet gedurende minimaal een half uur na toediening onder observatie worden gehouden.
Sublinguale immunotherapie (SLIT)
De huidige sublinguale immunotherapie bestaat uit een éénmaal daags in te nemen smelttablet. Deze behandeling heeft een goed resultaat bij graspollenallergie, zowel bij volwassen patiënten als bij kinderen vanaf 5 jaar. Inmiddels zijn studies beschikbaar die goede langetermijnresultaten laten zien, vergelijkbaar aan behandeling met SCIT.32-34
Bij SLIT neemt de patiënt zelf de tabletten in. Voor langdurige werkzaamheid dient SLIT naar verwachting gedurende ten minste 36 maanden elke dag te worden gebruikt, waardoor therapietrouw een belangrijke factor voor het succes van de behandeling is. Voor SCIT moet een patiënt naar de huisarts of het ziekenhuis en bij SLIT dient de patiënt het zelf thuis in te nemen.
Het duurt vaak 2 tot 3 maanden voordat er met SLIT een effect bij de patiënt gezien kan worden. Om deze reden kan het beste vóór het verwachte begin van het graspollenseizoen begonnen worden met SLIT. Het is ook mogelijk om tijdens het graspollenseizoen te beginnen, maar het effect zal dat eerste seizoen minder groot zijn.
Effectiviteit en veiligheid
Er zijn enkele cochrane reviews verschenen over het effect van subcutane en/of sublinguale allergie-immunotherapie op neusklachten, oogklachten en/of astmaklachten.25,35,36 Samengevat bestaat er zeker bewijs voor effectiviteit van zowel SLIT als SCIT bij kinderen vanaf 5 jaar en volwassenen. De klinische effectiviteit is:
-
Gering voor SLIT en conjunctivitisklachten
-
Goed voor SLIT en rinitisklachten
-
Goed voor SCIT en astma
-
Uitstekend voor SCIT en rinitisklachten
Zowel bij volwassenen als bij kinderen vanaf 5 jaar is de veiligheid van allergie-immunotherapie uitvoerig vastgesteld. Bij SCIT is een reëel risico van anafylactische reacties aanwezig. 25,35,36 Dit vindt enkele keren per jaar plaats in de specialistische praktijk. Het is de belangrijkste reden om deze behandeling in de tweede lijn te laten plaatsvinden. Hoewel anafylaxie wel is beschreven, is het simpelweg extrapoleren van dit SCIT-risico naar SLIT niet gerechtvaardigd. De meest voorkomende bijwerkingen van SLIT zijn mild en beperkt tot lokale reacties van de mond en lippen. Het betreft reacties die vaak spontaan verdwijnen bij het voortzetten van de behandeling.37
SCIT en SLIT in de huisartspraktijk
Voor een causale aanpak van allergische rinitis is allergie-immunotherapie de aangewezen behandeling. De milde intermitterende allergische rinitis is hierbij uitgezonderd, zie hiervoor de ARIA-classificatie, figuur 2.
In principe wordt de indicatie voor SCIT gesteld door de medisch specialist, en start de specialist ook met de behandeling. In Nederland is dat meestal de allergoloog, de KNO-arts en soms de kinderarts of longarts. De in 2018 herziene NHG-Standaard Allergische en niet-allergische rinitis adviseert de instelfase te laten uitvoeren door de specialist.7 Daarna kan de huisarts – onder voorwaarden, zie kader – de onderhoudsfase overnemen. Een uitvoerige overdracht en rechtstreekse communicatie met de specialist zijn daarbij noodzakelijk. Bij twijfel over de dosering, bij forse bijwerkingen en als er vragen zijn over de effectiviteit van de kuur of het moment van stoppen, is overleg nodig met de specialist die de kuur heeft ingesteld. Alleen als aan strikte voorwaarden is voldaan, kan een huisarts ook starten met SCIT, zie het kader.
Kader 1
Voorwaarden voor het toepassen van subcutane immunotherapie in de eerste lijn
-
De allergie is met een allergeenspecifieke IgE-bepaling of huidtest aangetoond
-
Het betreft een allergie voor berken- of graspollen of huisstofmijt
-
De patiënt heeft ernstige klachten, ondanks optimale medicamenteuze behandeling
-
Maatregelen ter vermindering van blootstelling aan allergenen hebben onvoldoende resultaat gehad
-
De patiënt is goed gemotiveerd
-
De behandeling wordt door een arts uitgevoerd, of onder diens directe supervisie door getraind personeel
-
De patiënt blijft na elke injectie minimaal een half uur onder controle en in het zicht van de behandelaar vanwege de kans op bronchoconstrictie of een anafylactische reactie. De patiënt krijgt ook de instructie om bij een later optredende reactie met spoed contact op te nemen met de arts
-
De huisarts beschikt uit voorzorg over een uitgebreide noodset die onder handbereik klaar moet staan
Bron: NHG, 20187
Volgens de herziene NHG-Standaard uit 2018 is er binnen de huisartspraktijk geen plaats voor de behandeling met SLIT.7 In de gebruikte literatuur is geen klinisch relevant effect gevonden voor SLIT. In een niet-geïncludeerde meta-analyse suggereerde echter dat zowel SLIT als SCIT effectief zijn in de behandeling van rinitis.28 SLIT wordt in de tweede lijn wel toegepast. Met een geïndividualiseerde aanpak in de tweede lijn, heeft de patiënt een belangrijk aandeel in de keuze voor de behandeling.
Gedurende de behandeling met immunotherapie is symptoomverminderende medicatie in de vorm van nasale corticosteroïden en/of antihistaminica van groot belang.
Er kan sprake zijn van multipele allergieën, al dan niet gecombineerd met comorbiditeit, zoals
-
Septumdeviatie
-
Polyposis nasi
-
Adenoïditis
-
Conchahypertrofie
-
Sinusitis
-
Astma
In deze situaties is een verwijzing naar de KNO-arts of een allergieteam waarin een KNO-arts participeert, op zijn plaats.
Chirurgische mogelijkheden
Bij persisterende klachten van neusobstructie als gevolg van conchahypertrofie met daarbij evidente comorbiditeit kan een chirurgische ingreep een positieve bijdrage leveren aan de neusdoorgankelijkheid en de drainage en ventilatie van de sinus. Men gaat hiertoe over als lokale en/of systemische corticosteroïden onvoldoende of weinig effectief zijn. Een (submuceuze) reductie van de conchae inferiores (onderste neusschelpen) kan een reële optie zijn bij de chronische neusobstructie door hypertrofische conchae inferiores.
De resultaten van conchachirurgie of een septumcorrectie zijn op korte termijn goed. Na langere tijd recidiveren de klachten van neusobstructie vaak door hypertrofie van slijmvlies, ontstaan door de allergische ontsteking. Tot de chirurgische mogelijkheden behoren ook de drainagebevorderende ingrepen van de neusbijholtes.
Conclusie
Klachten van allergische rinitis kunnen een behoorlijke impact hebben op de kwaliteit van leven, zowel bij kinderen als op volwassen leeftijd. Allergische rinitis is onderdeel van het atopische syndroom en zal dan ook moeten worden beschouwd als een systeemaandoening met een multidisciplinaire benadering. Bij een patiënt met duidelijke symptomen van een inhalatieallergie is het van belang dat de kwaliteit van leven in kaart wordt gebracht om snel een indruk te krijgen van de ernst van de aandoening. Ook zal moeten worden gedacht aan de simultane activiteit van de allergische ontstekingsreactie in de longen. Als eindorgaan is het essentieel om de longen als ‘one airway’ te zien met de neus. Aanpak van beide organen geeft uiteindelijk een beter eindresultaat van de ingestelde behandeling.
Zo benadrukt de richtlijn ‘Respiratoire allergie’ van de NVALT (Nederlandse vereniging van artsen voor longziekten en tuberculose) het belang van medebehandeling van de neus als integraal onderdeel van de behandeling van IgE-gemedieerd astma.35 Bij patiënten met een ongecontroleerde allergische rinitis is medebehandeling van een longarts of kinderlongarts gerechtvaardigd.
Symptomatische behandeling en een verminderde expositie aan het allergeen zullen een belangrijke plaats blijven houden in de behandeling van allergische rinitis. Wel staat bij de behandeling van allergische rinitis tegenwoordig steeds minder de ernst van de aandoening centraal, maar juist de mate waarin de klachten onder controle zijn. Hoe beter de controle over de klachten, des te beter de kwaliteit van leven van de patiënt. Voor het in kaart brengen van de kwaliteit van leven kan een visueel analoge schaal (VAS) worden gebruikt.
Hoewel bij de behandeling van allergische rinitis de ARIA-classificatie nog steeds bruikbaar is, laat het beperkingen zien bij patiënten die al onder behandeling zijn.
De meest optimale behandeling bij adolescenten en volwassenen betreft een geïndividualiseerde aanpak volgens een vast stappenplan, de zogenaamde 'step-up, step-down benadering’. Doel hierbij is maximale controle van allergische rinitis.
Het is belangrijk om in therapie een onderscheid te maken tussen patiënten die nog niet behandeld zijn en patiënten die al onder behandeling zijn. Wereldwijd zal meer grootschalig onderzoek nodig zijn om deze 'step-up, step-down benadering’ te evalueren en te vergelijken met alternatieve strategieën voor de behandeling van allergische rinitis.
Casuïstiek
1
Casus I – Verstopte neus en niezen
Casus II – Dagelijkse klachten
Casus III – Moeheid
Casus IV – Hooikoortsklachten
1.1
Christien, 26 jaar, is al jaren neusverkouden. Ze weet niet beter dan dat ze altijd wat helder vocht uit de neus heeft lopen, maar de laatste jaren heeft ze ook klachten van jeukende ogen. Ze dacht zelf aan hooikoorts en heeft hiervoor een neusspray bij de apotheek gehaald.
KNO-onderzoek laat een iets gedevieerd septum zien, met normale doorgankelijkheid, en milde hyperemie en zwelling van de slijmvliezen. U ziet op de uitwendige neus een typisch dwars streepje, dat u kent van allergische rinitis (ontstaat door veelvuldig met de hand waterige rhinorroe wegvegen). Christien wil weten waarvoor zij allergisch is en of er een middeltje is dat beter zal helpen tegen haar klachten.
1.Welke aanvullende diagnostiek vraagt u aan?
Controleer uw antwoord

U vraagt een RAST-test aan.
U besluit geen Phadiatop of totaal IgE in het serum aan te vragen, omdat dit te aspecifiek is om de vraag van Christien te beantwoorden. U vraagt daarom een RAST-test aan, en u vermoedt dat deze positief zal uitpakken.
Christien blijkt een klasse 3 graspollen- en klasse 2 huisstofmijt-sensibilisatie te hebben.
1.2
2.Wat is uw behandelstrategie na de uitslag van het vervolgonderzoek?
Controleer uw antwoord

Onder de diagnose matig-ernstige persisterende klachten van allergische rinitis wordt Christien behandeld met levocetirizine. Ze krijgt uitleg omtrent de aandoening en schriftelijk informatiemateriaal (VAS-score-liniaal voor allergische rinitis). Christien wordt geadviseerd om dagelijks de VAS-score te meten en te noteren in een dagboek. Er wordt een controle-afspraak ter evaluatie gemaakt binnen 4 weken.












